Информация о беременности
Материал опубликован:
Обновлён:
О важности прегравидарной подготовки супружеской пары.
Для рождения здорового потомства супружеской паре необходимо проведение прегравидарной подготовки.
Оптимальный возраст для беременности и родов – 18-35 лет. Данный период является периодом расцвета детородной функции женщины, когда гормональный фон оптимален для зачатия, нормального течения беременности и родов, что способствует рождению здоровых детей.
Что такое прегравидарная подготовка?
Прегравидарная подготовка - комплекс мероприятий направленных на подготовку к благополучной беременности, родам и рождению здорового ребенка.
Какие обследования необходимо пройти?
1. Перед планированием беременности женщина обязательно должна пройти обследование у врача-акушера-гинеколога, а мужчина – у врача-уролога с целью выявления и лечения заболеваний мочеполовой системы.
2. Обоим родителям за 2-3 месяца до предполагаемого зачатия необходимо провести лечение и других хронических заболеваний, если таковые имеются (том числе санацию полости рта), а также пройти общеклиническое обследование (группа крови, резус-фактор, клинический анализ крови, общий анализ мочи, минимальный профиль биохимии, коагулограмма, сифилис, ВИЧ, маркеры гепатитов В и С).
3. Коррекция заболеваний щитовидной железы. От состояния щитовидной железы и вырабатываемых ею гормонов во многом зависит успешность зачатия и беременность. От качества вырабатываемых щитовидной железой гормонов зависит физическое развитие будущего малыша и уровень интеллекта.
4. Сахарный диабет, гипертоническая болезнь, заболевания почек и печени – это повод посетить соответствующих врачей-специалистов (терапевта, уролога, эндокринолога и др.).
5. Нормализация массы тела имеет большое значение при планировании беременности. Индекс массы тела рассчитывается по формуле: вес (кг)/ рост (м²). Нормальным соответствием между массой человека и его ростом, это когда индекс равен 18 – 25 кг/ м².
Избыток жировой ткани способствует выраженным гормональным нарушениям в организме женщины, приводит к гипертонической болезни, преждевременным родам, рождение детей с низкой массой тела, задержке внутриутробного развития плода и тд.
6. Медико-генетическое консультирование у врача-генетика в следующих случаях:
- наличие в семье или близких родственников врождённых пороков развития;
- привычное невынашивание, мертворождение в анамнезе женщины, рождение детей с гипотрофией, низкой массой тела, осложненное течение предыдущей беременности;
- эндокринопатии; хроническая соматическая патология у одного из супругов;
- работа хотя бы одного из супругов в условиях контакта с производственными вредностями.
7. Недопустимо в период, предшествующий зачатию ребёнка и до 16 недель беременности, а лучше в течение всей беременности, контактировать с больными вирусной и бактериальной инфекцией.
8. за 2-3 месяца до предполагаемого зачатия отказаться от употребления алкоголя и курения, рентгеновского и физиотерапевтического лечения.
9. Перед зачатием необходимо не менее чем за три месяца начать принимать поливитамины с фолиевой кислотой (не менее 400 мкг в сутки), что значительно снижает риск рождения детей с патологией сердца, сосудов и нервной системы. Прием данных поливитаминов желательно продолжить на протяжении всей беременности и во время лактации.
10. Для женщин с привычным невынашиванием беременности (2 и более выкидыша, и/или замершие беременности) перед планированием беременности обязательно необходимо сдать анализы на: гемастазиограмму уровень гомоцистеина, D-димера, волчаночного антикоагулянта, антител к фосфолипидам, антител к β-ХГЧ, на агрегацию тромбоцитов, а при назначении врача – на HLA совместимость супругов, наследственные нарушения свертывающей системы крови.
При выявлении патологии – необходима обязательная коррекция до наступления беременности, так как без лечения и последующие беременности осложнятся замершей беременностью, самопроизвольным выкидышем, задержкой развития плода, преждевременными родами. Где супружеская пара может пройти прегравидарную подготовку.
Супружеская пара может пройти прегравидарную подготовку в женской консультации по месту прикрепления (врач уролог в поликлинике по месту прикрепления) или БУЗ «ВЦОЗСиР» на бюджетной основе, предварительно записавшись на прием.
Нормальная беременность и жалобы, характерные для неё
Нормальная беременность – одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 370-416 недель, протекающая без акушерских и перинатальных осложнений.
Жалобы, характерные для нормальной беременности:
- Тошнота и рвота наблюдаются у каждой 3-й беременной женщины. В 90% случаев тошнота и рвота беременных являются физиологическим признаком, в 10% – осложнением беременности. При нормальной беременности рвота бывает не чаще 2-3-х раз в сутки, чаще натощак, и не нарушает общего состояния пациентки. В большинстве случаев тошнота и рвота купируются самостоятельно к 16-20 неделям беременности и не ухудшают ее исход.
- Масталгия является нормальным симптомом во время беременности, наблюдается у большинства женщин в 1-м триместре беременности и связана с отечностью и нагрубанием молочных желез вследствие гормональных изменений.
- Боль внизу живота во время беременности может быть нормальным явлением как, например, при натяжении связочного аппарата матки во время ее роста (ноющие боли или внезапная колющая боль внизу живота) или при тренировочных схватках Брекстона-Хиггса после 20-й недели беременности (тянущие боли внизу живота, сопровождающиеся тонусом матки, длящиеся до минуты, не имеющие регулярного характера).
- Изжога (гастроэзофагеальная рефлюксная болезнь) во время беременности наблюдается в 20-80% случаев. Чаще она развивается в 3-м триместре беременности [5–7]. Изжога возникает вследствие релаксации нижнего пищеводного сфинктера, снижения внутрипищеводного давления, и одновременном повышении внутрибрюшного и внутрижелудочного давления, что приводит к повторяющемуся забросу желудочного и/или дуоденального содержимого в пищевод.
- Запоры – наиболее распространенная патология кишечника при беременности, возникает в 30-40% наблюдений. Запоры связаны с нарушением пассажа по толстой кишке и характеризуются частотой стула менее 3-х раз в неделю. Признаки запора - см. клинические рекомендации «Запор» 2021 г.
- Примерно 8-10% женщин заболевают геморроем во время каждой беременности Причинами развития геморроя во время беременности могут быть: давление на стенки кишки со стороны матки, застой в системе воротной вены, повышение внутрибрюшного давления, врожденная или приобретенная слабость соединительной ткани, изменения в иннервации прямой кишки.
- Варикозная болезнь развивается у 30% беременных женщин. Причиной развития варикозной болезни во время беременности является повышение венозного давления в нижних конечностях и расслабляющее влияние на сосудистую стенку вен прогестерона, релаксина и других биологически активных веществ - см. клинические рекомендации «Варикозное расширение вен нижних конечностей» 2021 г.
- Влагалищные выделения без зуда, болезненности, неприятного запаха или дизурических явлений являются нормальным симптомом во время беременности и наблюдаются у большинства женщин.
- Боль в спине во время беременности встречается с частотой от 36 до 61%. Среди женщин с болью в спине у 47-60% боль впервые возникает на 5-7-м месяце беременности. Самой частой причиной возникновения боли в спине во время беременности является увеличение нагрузки на спину в связи с увеличением живота и смещением центра тяжести, и снижение тонуса мышц под влиянием релаксина.
- Распространенность боли в лобке во время беременности составляет 0,03-3%, и возникает, как правило, на поздних сроках беременности.
- Синдром запястного канала (карпальный туннельный синдром) во время беременности возникает в 21-62% случаев в результате сдавления срединного нерва в запястном канале, и характеризуется ощущением покалывания, жгучей болью, онемением руки, а также снижением чувствительности и моторной функции кисти.
Во время беременности на организм женщины ложится большая нагрузка. Это связано с физиологическими изменения, а также с потребностями растущего плода.
Лучше всего планировать беременность и начинать правильно питаться еще до наступления счастливого события. В таком случае на ранних сроках малыш уже будет получать все необходимые соединения. Если вы не начали подготовку заранее, то не отчаивайтесь и перестраивайте рацион сразу же, как узнаете о предстоящем пополнении.
Диета для беременных — это не про строгие запреты, а про сбалансированный рацион. Каждый день женщина должна получать необходимый набор питательных соединений. Это достигается разнообразием продуктов. А ограничения вводятся только для того, чтобы обезопасить маму и малыша.
Особенности питания во время беременности
Ешьте не столько за двоих, сколько в два раза полезнее.
Выбирать только свежие и качественные продукты.
Избегать жарку в пользу термической обработке: варке, тушению, запеканию – так продукты сохранят большую часть полезных соединений.
Разнообразить рацион. Даже самый полезный продукт перестанет быть таковым, если употреблять исключительно его. Не бойтесь пробовать новые вкусы и сочетания.
Поиск компромиссов между вкусным и полезным. Если вам не нравится какой-либо продукт, постарайтесь найти ему замену.
Лучше питаться часто, но маленькими порциями. Это поможет снизить проявления токсикоза и изжоги.
Не садиться на диеты, а тем более голодать. Некоторые ограничения могут негативно сказываться на состоянии ребенка. Исключать те или иные продукты из рациона стоит только по рекомендации врача.
Спросить у гинеколога, нуждаетесь ли вы в приеме витаминных комплексов. В этот период потребность в полезных соединениях возрастает в разы. Не всегда удается восполнить ее только за счет полезного питания беременных, поэтому часто доктора дополнительно назначают лекарства и биодобавки.
Правила профилактики кишечных инфекций.
Тщательно мойте руки и сырые продукты перед приготовлением.
Употребляйте только термически обработанное мясо и рыбу.
Все скоропортящиеся продукты храните в холодильнике.
Следите за сроками годности.
Продукты полезные для беременных
Овощи: морковь, картофель, тыква, шпинат, брокколи, зелень, помидоры, сладкий перец.
Фрукты: бананы, яблоки, абрикосы, апельсины, манго, персики.
Молочные продукты: молоко, творог, сметана, йогурт.
Каши: гречневая, овсяная, рисовая, пшенная..
Белки: мясо, курица, рыба, фасоль, горох, орехи, семена.
Углеводы: цельнозерновые крупы, макароны из твердых сортов пшеницы, бобовые.
Жиры: рыба, морепродукты, авокадо, растительное масло, орехи.
Напитки
Во время беременности у женщин увеличивается потребность в жидкости. Она поддерживает кровообращение плода и обеспечивает поступление питательных веществ ко всем клеткам матери и малыша. Кроме того, часть идет на образование околоплодных вод. Специалисты рекомендуют выпивать 8–10 стаканов воды ежедневно. Это примерно 1,5–2 литра. Дополнительно можно пить соки, компоты и смузи.
При нормально протекающей беременности госпитализация требуется только для родоразрешения и для проведения лечебно-профилактических мероприятий по изосенсибилизации, проводимых до 36-й недели беременности в условиях дневного стационара.
Основные показания для госпитализации в акушерскогинекологический стационар:
- Развитие родовой деятельности.
- Излитие или подтекание околоплодных вод.
- Кровяные выделения из половых путей, свидетельствующие об угрозе выкидыша.
- Признаки угрожающих ПР.
- Признаки ПОНРП.
- Признаки ИЦН.
- Рвота беременных> 10 раз в сутки и потеря массы тела> 3 кг за 1-1,5 недели при отсутствии эффекта от проводимой терапии.
- Однократное повышение диастолического АД ≥110 мм рт. ст. или двукратное повышение диастолического АД ≥90 мм рт. ст. с интервалом не менее 4 часов.
- Повышение систолического АД ≥160 мм рт. ст.
- Протеинурия (1+).
- Симптомы полиорганной недостаточности (головная боль, нарушения зрения, боли в эпигастрии, рвота, симптомы поражения печени, олиго\анурия, нарушения сознания, судороги в анамнезе, гиперрефлексия).
- Признаки хориоамнионита.
- ЗРП 2-3 степени.
- Нарушение функционального состояния плода по данным допплерометрии и КТГ.
- Внутриутробная гибель плода.
- Острый живот.
- Острые инфекционные и воспалительные заболевания.
Необходимые исследования во время беременности
В среднем, кратность посещения врача акушера-гинеколога во время беременности при отсутствии патологии беременности составляет от 5 до 7 раз.
Оптимальным временем первого визита к врачу является 1-й триместр беременности (до 10 недель).
Физикальное обследование
- Рекомендован общий осмотр пациентки, планирующей беременность (на прегравидарном этапе), и беременной пациентки при 1-м визите с целью диагностики нарушения развития.
- Рекомендовано измерение массы тела и измерение роста пациентки, планирующей беременность (на прегравидарном этапе), и беременной пациентки при 1-м и каждом последующем визите с целью определения индекса массы тела (ИМТ) (масса тела в кг/ рост в м2) и контроля динамики прибавки массы тела во время беременности.
- Рекомендовано измерение артериального давления (АД) на периферических артериях и исследование пульса у пациентки, планирующей беременность (на прегравидарном этапе, и у беременной пациентки при 1-м и каждом последующем визите с целью ранней диагностики гипертензивных состояний.
- Рекомендована пальпация молочных желез у пациентки, планирующей беременность (на прегравидарном этапе),и у беременной пациентки при 1 м визите с целью диагностики узловых образований молочных желез.
- Рекомендован гинекологический осмотр пациентки, планирующей беременность (на прегравидарном этапе), и беременной пациентки при 1-м визите с целью: выявления или исключения гинекологических заболеваний у пациентки, планирующей беременность (на прегравидарном этапе); дифференциальной диагностики с внематочной беременностью, определения размеров матки и ее соответствия срок у беременности, состояния и болезненности придатков, сводов влагалища у беременной пациентки
- Рекомендовано определение срока беременности и родов по дате последней менструациии данным ультразвукового исследования у беременной пациентки при 1-м визите
- Рекомендовано определение окружности живота (ОЖ), измерение размеров матки (высоты дна матки - ВДМ) и заполнение гравидограммы у беременной пациентки при каждом визите после20 недель беременности
- Рекомендовано определение положения и предлежания плода у беременной пациентки при каждом визите после 34-36 недель беременности с целью определения тактики ведения родов
- Рекомендовано проведение опроса беременной пациентки по поводу характера шевелений плода при каждом визите после 16-20 недель беременности (после начала ощущения шевелений плода) с целью подтверждения жизнедеятельности плода
Лабораторные диагностические исследования
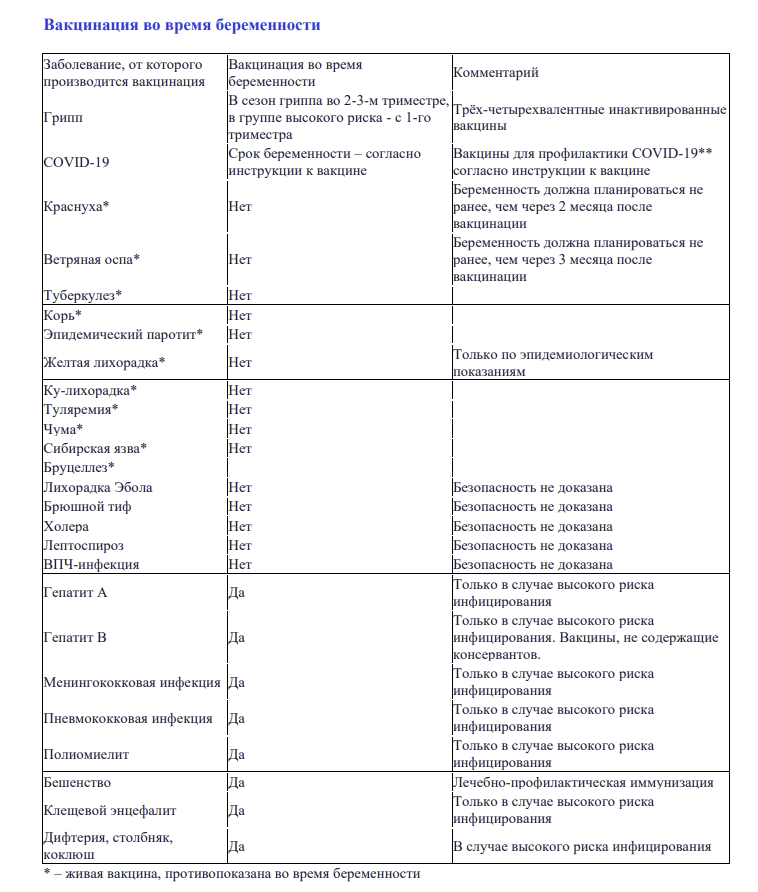
- Рекомендовано направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на исследование уровня антител классов M, G (IgM, IgG) к вирусу иммунодефицита человека ВИЧ1/2 и антигена p24 (Human immunodeficiency virus HIV 1/2 + Agp24) в крови с целью своевременного выявления инфекции и профилактики инфицирования плода.
- Рекомендовано направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) ив 3-м триместре беременности, на определение антител к поверхностному антигену (HBsAg) вирусагепатита В (HepatitisВvirus) в крови или определение антигена (HbsAg) вируса гепатита В (HepatitisВvirus) в крови с целью своевременного выявления инфекции и профилактики инфицирования новорожденного.
- Рекомендовано направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на определение антител к бледной трепонеме (Treponema pallidum) в крови с целью своевременного выявления инфекции и профилактики инфицирования плода
- Рекомендовано направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, или беременную пациентку однократно при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) на определение антителкласса G (IgG) и класса M (IgM) к вирусу краснухи (Rubellavirus) в крови с целью выявления серонегативных пациенток
- Рекомендовано направить пациентку, планирующую беременность (на прегравидарном этапе), однократно, и беременную пациентку дважды: при 1-м визите (при 1-м визите в 1-м или 2-м триместре беременности) и в 3-м триместре беременности, на микроскопическое исследование влагалищных мазков, включая микроскопическое исследование отделяемого женских половых органов на гонококк (Neisseriagonorrhoeae), микроскопическое исследование отделяемого женских половых органов на трихомонады (Trichomonas vaginalis), микроскопическое исследование влагалищного отделяемого на дрожжевые грибы с целью своевременного выявления и лечения инфекционно-воспалительных заболеваний генитального тракта для профилактики восходящей инфекции.
- Рекомендовано направить пациентку, планирующую беременность (на прегравидарном этапе), и беременную пациентку однократно при 1 м визите (приотсутствии исследования на прегравидарном этапе) на определение основных групп по системе AB0 и антигена D системы Резус (резус-фактор) с целью своевременной оценки совместимости крови при необходимости ее переливания в родах или в случае развития акушерских осложнений, а также для определения риска резус-конфликта.
- Рекомендовано направить резус-отрицательную беременную пациентку на определение антител к антигенам системы Резус при 1-м визите (при 1-м визите в 1-й половине беременности), затем при отсутствии антител - в 18 -20 недель беременности, затем при отсутствии антител - в 28 недель беременности с целью определения риска резус-конфликта
Подробная информация о необходимых исследованиях во время беременности Клинические рекомендации Нормальная беременность 2023г. https://cr.minzdrav.gov.ru/schema/288_2
Подавляющее большинство женщин имеют скрытый или явный дефицит каких-либо микронутриентов, одна из важнейших задач — выявить его и принять необходимые меры ещё до наступления беременности.
Точная диагностика — лабораторный анализ уровней витаминов и минералов — сложна, затратна и не всегда доступна (если манифестную анемию можно верифицировать по общему анализу крови, то, например, концентрацию магния приходится определять в слюне, ногтях, волосах или эритроцитах с помощью дорогостоящих методик).
Общие проявления нехватки практически любого микронутриента включают необъяснимые другими причинами слабость, повышенную утомляемость, сниженную физическую и умственную работоспособность, эмоциональную подавленность и т.п. Часто эти неспецифические симптомы связаны с дефицитом микронутриентов при недоедании (например, из-за сниженного аппетита), хронических заболеваниях желудочно-кишечного тракта, особенно сопровождающихся диареей (они снижают всасывание и повышают выведение) и увлечении разнообразными диетами.
Нехватка конкретного питательного вещества, как правило, имеет более специфические проявления. Так, например, заподозрить железодефицитную анемию позволяют обильные менструации, кровоточивость дёсен, бледность кожи и слизистых оболочек. Признаками недостаточного потребления йода и связанных с ним нарушений функции щитовидной железы часто становятся повышенная потливость, перепады настроения, необъяснимые изменения массы тела.
О нехватке кальция и/или метаболически связанного с ним витамина D могут свидетельствовать судороги и слабость, онемение пальцев, изменения текстуры волос и ногтей. Заподозрить дефицит магния позволяют повышенная нервная возбудимость, расстройства сна и мышечные спазмы. Признаки недостатка цинка могут включать разнообразные изменения слизистых оболочек (сухость, изъязвления), кожи, ногтей и волос, а также частые простудные заболевания.
Дефицит витамина В12, как правило, проявляется анемией (не всегда сопровождающейся недостатком железа), слабостью, онемением конечностей, расстройствами координации и когнитивными нарушениями. Нехватку остальных витаминов группы В можно заподозрить по кожным проявлениям, отёкам, снижению зрения.
Помня о наиболее распространённых дефицитах микронутриентов, можно заподозрить их на приёме: достаточно беглого опроса и осмотра. При обнаружении признаков какого-либо из этих состояний необходимо более детальное обследование с привлечением смежных специалистов и при необходимости восполнение запасов недостающего вещества.
Женщины, особенно планирующие зачатие, нуждаются в дополнительных источниках микронутриентов. По имеющимся рекомендациям ВОЗ абсолютно всем, начиная с периода прегравидарной подготовки, показан приём препаратов фолиевой кислоты и железа — их не хватает подавляющему большинству людей, а дефицит чреват тяжёлыми дефектами развития плода и даже внутри- утробной гибелью24. Существуют данные о связи потребления омега-3 полиненасыщенных жирных кислот и уровня риска преэклампсии, преждевременных родов и низкой массы тела при рождении, так что добавка этих веществ к рациону также целесообразна. Остальные витамины и минералы следует принимать в виде препаратов только при их дефиците.
Беременной пациентке рекомендовано назначить пероральный прием фолиевой кислоты на протяжении первых 12 недель беременности в дозе 400 мкг в день. Назначение фолиевой кислоты на протяжении первых 12 недель беременности снижает риск рождения ребенка с дефектом нервной трубки (например, анэнцефалией или расщеплением позвоночника).
Беременной пациентке рекомендовано назначить пероральный прием препаратов йода (калия йодида) на протяжении всей беременности в дозе 200 мкг в день.
Беременной пациентке группы высокого риска ПЭ при низком потреблении кальция (менее 600 мг/день) рекомендовано назначить пероральный прием препаратов кальция на протяжении всей беременности в дозе 1 г/день.
Назначение препаратов кальция на протяжении всей беременности у пациенток группы высокого риска ПЭ снижает риск развития данного заболевания. Беременной пациентке группы высокого риска гиповитаминоза витамина D рекомендовано назначить пероральный прием витамина D на протяжении всей беременности в дозе 10 мкг (400 МЕ) в день.
В группе высокого риска гиповитаминоза витамина D его назначение снижает риск таких акушерских осложнений, как ПЭ, ЗРП и ГСД. К группе высокого риска гиповитаминоза витамина D относятся женщины с темной кожей, имеющие ограничения пребывания на солнце, со сниженным уровнем потребления мяса, жирной рыбы, яиц, с ИМТ до беременности ≥30 кг/м.
Один из важнейших микронутриентов — магний, — как правило, остаётся без заслуженного внимания. При этом 30% жителей России получают менее 70% от суточной потребности этого элемента. Это неудивительно, поскольку в рационе среднестатистического россиянина продуктов, богатых этим элементом (длиннозёрного коричневого риса, кукурузы, шпината, бобов, картофеля с кожурой, орехов, бананов, магниевой минеральной воды), недостаточно для поступления необходимых 320 мг/сут. Беременным этого микронутриента нужно ещё больше — 400 мг/сут, что связано с повышенным расходом на рост матки, формирование плаценты и нужды плода. Магний необходим для процессов деления клетки, что особенно важно на ранних этапах эмбриогенеза, а также при инвазии трофобласта и формировании плаценты. Кроме того, магний участвует в энергетическом обмене — в клетках наибольшее его количество сосредоточено в митохондриях, где он служит кофактором ряда ферментов и образует стабильные комплексы с АТФ. Соответственно, наибольшую магниевую потребность испытывают органы с интенсивным энергообменом — мозг, миокард, плацента, матка и скелетные мышцы (если не считать кости, в которых находится до 60% запасов этого элемента, обеспечивающего прочность ткани и абсорбцию кальция). Ещё одна важная роль магния — обеспечение фазы покоя при проведении нервных импульсов и участие в синтезе ключевых нейромедиаторов. И этим процессы с его участием не исчерпываются: среди них регуляция сосудистого тонуса и поддержание нормального артериального давления, профилактика чрез- мерного тромбообразования и многое другое. Этот элемент присутствует в качестве кофактора примерно в 500 белках, в числе которых более 300 ферментов, что подтверждает многообразие его физиологических функций.
Современное развитие нутрициологии и диететики — путь к формированию ответственного отношения к здоровью и приобретение новых знаний о его поддержании. Роль питания сложно переоценить, при этом каждый его компонент важен и не должен быть забыт. Как показывают исследования, плод нуждается в сбалансированном поступлении питательных веществ, и заботиться об этом, конечно, должна будущая мать. Задача акушера-гинеколога — помочь ей сформировать правильный рацион и компенсировать тот или иной дефицит лекарственными препаратами.
Избегание факторов риска для профилактики осложнений во время беременности:
- Ни в коем случае нельзя ограничивать потребление жидкости! Для облегчения состояния и уменьшения частых позывов к мочеиспусканию нужно исключить продукты, обладающие мочегонным действием: чай, кофе, кабачки, арбуз; а также солёную, острую и жареную пищу.
- Носите удобное хлопчатобумажное бельё, которое не сдавливает низ живота.
- Для уменьшения тошноты и рвоты утром попробуйте съедать что-нибудь до того, как встанете с постели. Это может быть сухарик, печенье, несколько глотков воды. После перекуса полежите некоторое время. Облегчить состояние могут вода с лимоном, имбирный чай, а также ароматерапия с эфирными маслами цитрусовых.
- Питание во время беременности: для рационального питания очень важен режим приёма пищи. Принимать пищу лучше 4–5 раз в день, причём мясо, рыбу, крупы следует употреблять утром или днём, а за ужином желательно ограничиться молочнорастительной пищей. С осторожностью добавляйте в пищу поваренную соль, лучше использовать йодированную. Рекомендуемая норма — не более 5 г в день, однако помните, что соль уже содержится во многих продуктах питания, поэтому старайтесь не досаливать пищу.
Какие продукты лучше исключить из рациона питания на протяжении всей беременности? Аллергией грозят клубника, помидоры, какао, шоколад, цитрусовые и креветки, употребляемые в больших количествах. Повышенную нагрузку на пищеварение беременной оказывают мясные и рыбные бульоны, лук и чеснок. Нежелательны продукты, богатые специями и пряностями, а также содержащие много консервантов, красителей и ароматизаторов. Следует ограничивать также продукты с большим содержанием животных жиров (жирные сорта мяса, сало, колбасные изделия, сосиски).
Исключите все продукты и лекарства, которые могут содержать вещества, опасные для плода при приёме в существенных количествах, например пищу и добавки с большими концентрациями витамина А (в частности, печень трески или минтая).
Лучше отказаться от продуктов, которые могут быть микробиологически небезопасными и служить источником инфекций и паразитов (незрелые мягкие сыры, непастеризованное молоко, термически недообработанные рыба, мясо, курица, плохо промытые овощи, сырые или недоваренные яйца).
От правильного питания во время беременности и исходного ИМТ зависит прибавка массы тела.
Нормы прибавки веса при беременности в зависимости от ИМТ:
- Для женщин с ИМТ 18,5–24,9 кг/м2 —11,5–16 кг за беременность, за 1 неделю 440-580г.
- Для пациенток с дефицитом массы тела (ИМТ менее 18,5 кг/м2) — 12,5–18 кг за беременность, за 1 неделю-350-500г.
- При прегравидарном избытке массы тела (ИМТ 25,0–29,9 кг/м2) — 7–11,5 кг за беременность, за 1 неделю-230-330г
- При ожирении (ИМТ 30,0 кг/м2 и более) — 5–9 кг за беременность, за 1 неделю-170-270г.
Оценка еженедельной прибавки массы тела во время беременности, особенно во II и III триместрах, позволяет косвенно судить о течении гестации.
- Профилактика несвоевременного и неполного опорожнения кишечника. Употребляйте больше овощей и фруктов, пейте воду. Старайтесь есть часто небольшими порциями.
- Профилактика болезненности молочных желез: Подберите удобное бельё.
- Профилактика заложенности носа, носовых кровотечений: Ииспользование увлажнителя воздуха. Если у вас его нет, можно положить влажное полотенце на батарею — менее эффективно, но лучше, чем ничего. Возможно применение спреев с морской солью, но нужно внимательно читать инструкцию и особенно раздел «Показания», там должна содержаться информация о безопасности средства во время беременности.
- Изменения АД: если вы впервые обнаружили у себя высокое нормальное давление, повторите измерение через 15 мин. Если давление остаётся повышенным, обратитесь к врачу. Ведите дневник измерений артериального давления, особенно при склонности к гипертензии. Показывайте дневник врачу на каждом приёме.
- Отказ от работы, связанной с длительным стоянием или с излишней физической нагрузкой, работы в ночное время и работы, вызывающей усталость. Данные виды работ ассоциированы с повышенным риском ПР, гипертензии, ПЭ и ЗРП. Беременной пациентке должны быть даны рекомендации по отказу от работы, связанной с воздействием рентгеновского излучения.
- Беременные с нормальным течением беременности должны заниматься умеренной физической нагрузкой (20-30 минут в день). Физические упражнения, не сопряженные с избыточной физической нагрузкой или возможной травматизацией женщины, не увеличивают риск ПР и нарушение развития детей.
- Избегать физических упражнений, которые могут привести к травме живота, падениям, стрессу (например, контактные виды спорта, такие как борьба, виды спорта с ракеткой и мячом, подводные погружения). При нормальном течении беременности пациентке не должны даваться рекомендации по отказу от половой жизни, так как половые контакты при нормальном течении беременности не увеличивают риск ПР и перинатальной смертности.
- Беременные, совершающей длительные авиаперелеты, должны быть даны рекомендации по профилактике ТЭО, такие как ходьба по салону самолета, обильное питье, исключение алкоголя и кофеина и ношение компрессионного трикотажа на время полета. Авиаперелеты увеличивают риск ТЭО, который составляет 1/400-1/10000 случаев, вне зависимости от наличия беременности. Так как часто имеют место бессимптомные ТЭО, этот риск может быть еще выше (примерно в 10 раз).
- Беременной пациентке должны быть даны рекомендации по образу жизни, направленному на снижение воздействия на организм вредных факторов окружающей среды (поллютантов). Выявлен повышенный риск невынашивания беременности, ПР, гестационной артериальной гипертензии и других осложнений беременности вследствие воздействия поллютантов, содержащихся в атмосферном воздухе, воде и продуктах питания (например тяжелых металлов – мышьяка, свинца и др., органических соединений – бисфенола A и др.).
- Обязательный отказ от курения!!!!!!!!!! Курение во время беременности ассоциировано с такими осложнениями как ЗРП, ПР, предлежание плаценты, преждевременная отслойка нормально расположенной плаценты (ПОНРП), гипотиреоз у матери, преждевременное излитие околоплодных вод, низкая масса тела при рождении, перинатальная смертность и эктопическая беременность. Дети, рожденные от курящих матерей, имеют повышенный риск заболеваемости бронхиальной астмой, кишечными коликами и ожирением.
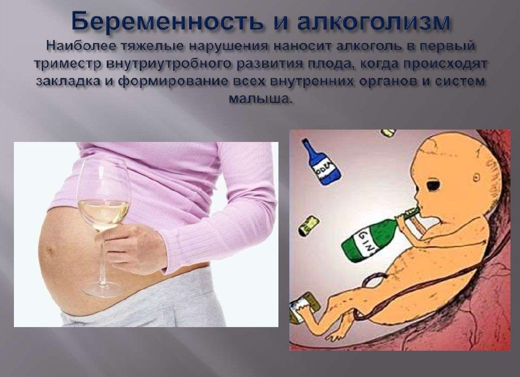
- Беременной пациентке должны быть даны рекомендации по отказу от приема алкоголя во время беременности, особенно в 1-м триместре. Несмотря на отсутствие высоко доказательных данных негативного влияния малых доз алкоголя на акушерские и перинатальные осложнения, накоплено достаточное количество наблюдений о негативном влиянии алкоголя на течение беременности вне зависимости от принимаемой дозы алкоголя, например алкогольный синдром плода и задержка психомоторного развития.

1-4 недели
Размер эмбриона 2 - 4 мм. Женщина не догадывается о наступлении беременности.
5-8 недель
Каждую минуту формируется почти миллион новых клеток. В это время в его головном мозге начинают формироваться примитивные нервные пути. Во время ультразвукового обследования специалист сможет определить сердцебиение.
6 недель
7 недель
9-12 недель
Плод становится похож на уменьшенную копию человека, у него сердце уже имеет четыре камеры, сформированы многие внутренние органы. У будущего малыша различимы конечности и пальцы, носик и ноздри, глаза, мочки ушей.
13-16 недель
У малыша в данный период появляются первые волосики. Мышечная и нервная система ребенка в достаточной степени развиваются, он вырастает до 16 см, глазки становятся чувствительными к световым раздражителям, появляются первые движения лицевых мышц.
17-20 недель
Кожа ребенка становится менее прозрачной, нежели была ранее. Это происходит вследствие начала накапливания подкожного жира. Моторные нейроны головного мозга достаточно развиты, что позволяет малышу совершать разнообразные движения, в том числе даже класть большой пальчик в рот. Растет тело ребенка, поэтому его голова перестает выглядеть настолько громоздкой.
21-24 недель
У ребенка развиваются язык и вкусовые рецепторы, мозг получает возможность обрабатывать тактильные ощущения. Вес ребенка будет примерно равен пятистам граммам, его длина составит около 25 см. Далее происходит развитие нервной системы и мозга.
25-28 недель
Вес удваивается. Веки малыша закрыты неплотно, что способствует развитию сетчатки. Ребенок начинает различать вкусы, слышать звуки. Можно отметить его многочисленные движения в ответ на различные звуки и прикосновения. Нервная система и мозг находятся в стадии быстрого роста и развития.
29-32 недель
Органы малыша созревают, он растет и накапливает жировые отложения. К 32 неделе длина малыша составит примерно 40 см, его вес увеличится до 2 кг. Малыш начинает тренировать дыхательную мускулатуру, много двигается и даже икает иногда, т. е. совершает икательные движения. Он практикуется в дыхании.
33-36 недель
Далее масса ребенка будет расти на 200 г каждую неделю. Благодаря слою жировых клеток черты лица станут округлыми, лицевые мышцы уже приспособлены для сосания. Зачастую во время ультразвукового обследования в данный период хорошо видно, как малыш пытается засунуть кулачок в рот или просто сосет пальчик.
37-40 недель
В среднем к 40 неделе рост малыша составляет 51-53 см, масса – 3-4 кг. Ребенок уже полноценно двигается в утробе и использует ножки и ручки. У малышей развиты хватательные навыки, они умеют мигать и глотать, вытягивают ножки и крутят головой. Мамы отчетливо могут различить периоды сна и бодрствования. Сосательный рефлекс становится максимально выраженным. Малыш готов появиться на свет и начать следующий этап жизни.
Всем интересно, полезно ли женщине вынашивать и рожать ребенка? Ведь организм за это время полностью изменяется. Женский организм уникален, ведь только женщины способны к деторождению. Мужчины – сильный пол, обладающий многими достоинствами: крепкой мускулатурой, аналитическим умом, выносливостью. Но они не способны зачать, выносить и родить маленькое существо, частичку себя. Природой такая возможность дана только женщинам, причем сравнить ее можно разве что с чудом. Только вдумайтесь: в один прекрасный день внутри женского организма начинает развиваться будущая жизнь, она растет, питается, отдыхает, шевелится. Этот период своей жизни женщина всегда будет вспоминать с нежностью, забудутся неприятные ощущения по утрам, тянущие боли в пояснице и болезненные схватки. А вот забыть, как внутри шевелится малыш, щекоча ваше тело нежными ручками и ножками, просто невозможно! Организм женщины предназначен для вынашивания, рождения и вскармливания ребенка.
Если женщина старается в течение жизни обмануть естественные процессы, предохраняясь от беременности, природа наказывает гормональными сбоями, заболеваниями в молочной железе и детородных органах. В этот период у женщины исчезают гинекологические заболевания, связанные с гормональными нарушениями. Большинство девушек, страдающих болезненными месячными, после беременности и родов смогут вздохнуть спокойно. Чаще всего болезненные спазмы уходят в забвение. Это связано с изменением гормонального фона у молодой мамы. Заботясь о будущем малыше, женщина старается питаться полезными продуктами, что положительно сказывается на общем состоянии организма беременной. Как правило, будущая мама избавляется от вредных привычек, если таковые имелись до беременности. Такой отказ тоже положительно влияет на весь организм.
С наступлением беременности будущая мама больше обращает внимание на свое здоровье, заботясь о малыше. Она старается больше отдыхать, гулять на свежем воздухе, соблюдать режим дня. Все это позитивно отражается на состоянии ее здоровья и внешнем виде. Можно посетить курсы для будущих родителей, где есть возможность завести новые знакомства, которые разделяют общие интересы. Что впоследствии может стать крепкой дружбой или возможно перерасти в деловые отношения. Налаживаются замечательные отношения с близкими людьми, в особенности с мужем. Сами отношения становятся намного теплее и нежнее. Беременность омолаживает организм женщины, особенно это касается мамочек после 35-40 лет. «Поздние мамы» после рождения ребенка вновь ощущают себя молодыми. Это и неудивительно, за время беременности изменился гормональный фон, что положительно влияет на месячный цикл и внешний вид. Беременность и роды в зрелом возрасте восстанавливают регулярность менструаций, если с этим были проблемы.
Некоторые женщины агрессивно воспринимают выражение «польза беременности». Сразу с горечью начинают перечислять появившиеся после родов проблемы:
- посыпались зубы;
- появились растяжки и лишний вес;
- хронические запоры;
- выпадают волосы;
- хроническая усталость, ребенок не дает отдохнуть;
- послеродовая депрессия.
А не мы ли в большей части этих проблем виноваты? Ведь если о своем здоровье подумать заранее, этих проблем могло бы не быть!
- Чтобы сохранить зубы здоровыми во время беременности и кормления грудью, до наступления беременности они должны быть вылечены. Затем, правильно организовав свое питание и прием витаминов, удерживать баланс кальция в организме. И обратите внимание, что у небеременных подруг тоже зубы портятся, если их не лечить.
- В появлении растяжек и лишнего веса виновата, прежде всего, наследственность. Но и сами мы иногда наплевательски относимся к своему здоровью. Так уж повелось, что с самых первых дней беременности окружающие начинают подкармливать будущую маму «за двоих». Да и беременная часто проявляет слабость, уминая булки на ночь и списывая на то, что ведь хочется в этом положении иногда нарушить режим. В результате за 9 месяцев незаметно набралось 15-20 лишних килограммов, скинув которые, мы и найдем те самые растяжки.
- Возникновение запоров во время беременности и после родов тоже во многом связано с питанием. Употребление свежих овощей и фруктов, физическая активность, питьевая вода в количестве 1.5-2 л отрегулируют работу кишечника, и запоры ему будут не страшны.
- Выпадающие волосы беспокоят женщин разных возрастных групп. Чтобы они были здоровыми, надо правильно питаться и ухаживать за ними всегда, включая беременность.
- Хроническая усталость. Это просто лишняя возможность пожалеть себя. О какой усталости идет речь в наш век готового питания для детей, памперсов и городской квартиры? Вспомните наших прабабушек: они с утра должны были сбегать к колодцу за водой, напоить корову, выдоить молока, и это все до завтрака! Старайтесь правильно организовать свой день, уделяя внимание только жизненно важным делам. Если это не помогает, напишите расписание дня, конкретно указав, в какое время что делать и куда идти.
- 6. Послеродовая депрессия. Причин возникновения этих психологических проблем множество, но в основном, если между супругами существует взаимопонимание и любовь, для депрессии просто нет места.
После успешного зачатия происходит слияние биологических систем матери и её будущего ребёнка. И в результате включаются пусковые механизмы физиологического процесса, названного «омолаживающая сыворотка»:
- замедление старения организма;
- сверхбыстрая регенерация тканей и т. д. Взаимосвязь поздней беременности и омоложения женского организма. Несмотря на определённые риски, которые несёт в себе поздняя беременность, специалисты отмечают оказываемое ею положительное влияние на организм матери. В ходе вынашивания младенца в кровь женщины выбрасывается повышенное количество гормонов. Они способствуют мобилизации защитных сил организма.
Женщины, имеющие хотя бы одного ребёнка, живут на несколько лет дольше своих нерожавших сверстниц. Кроме того, в их организмах происходят следующие изменения:
- улучшение памяти и восприятия новой информации;
- поддержание высокой активности и отличной координации движений;
- увеличение некоторых долей головного мозга, спровоцированное избытком гормонов;
- повышение активности эндокринной системы и нормализация обмена веществ.
Как видим, пользы от беременности намного больше. А самое главное, у вас будет маленький человечек, которого вы будете любить всю жизнь. Он сплотит вашу семью и будет для вас источником радости. И это далеко не весь список положительных изменений, происходящих в организме будущей мамы при кормлении и вынашивании малыша.
Берегите себя и помните, что беременность благоприятно сказывается на состоянии вашего здоровья!
Нормальная беременность – одноплодная беременность плодом без генетической патологии или пороков развития, длящаяся 37-41 недель, протекающая без акушерских и перинатальных осложнений. Своевременные роды - роды в 37,0-41,6 недель беременности. Нормальные роды - своевременные роды одним плодом, начавшиеся спонтанно, с низким риском акушерских осложнений к началу родов и прошедшие без осложнений, при которых ребенок родился самопроизвольно в головном предлежании, после которых родильница и новорожденный находятся в удовлетворительном состоянии.
Полное предлежание, врастание плаценты, при прогрессирующей преждевременной отслойке нормально расположенной плаценты два и более рубца на матке после КС, миома матки больших размеров, анатомически узкий таз II и более степени, при клинически узком тазе, разрыв промежности 3-4 степени в предыдущих родах, рак шейки матки, крупный плод (4500 г и более), тазовое предлежание плода (3600 г и более), поперечное положение плода, при дистоции плечиков плода в анамнезе с неблагоприятным исходом (мертворождение, тяжелая гипоксия, энцефалопатия, травма ребенка и матери (лонного сочленения), ВИЧ инфекции при вирусной нагрузке перед родами >1000 копий/мл, при аномалиях развития плода (гастрошизис, омфалоцеле, крестцово-копчиковая тератома больших размеров), при соматических заболеваниях, требующих исключения потуг (декомпенсация сердечно-сосудистых заболеваний, осложненная миопия, трансплантированная почка), дистресс плода, при выпадении петель пуповины или ручки плода.
Беременность и роды по ОМС
Беременность – прекрасный период в жизни каждой женщины. Будущие мамы со всей ответственностью подходят к этому вопросу и хотят знать заранее, когда идти к врачу, когда делать УЗИ, на каком сроке отправляться в отпуск по беременности и родам и, наконец, что взять в роддом для себя и малыша. Информацию о ведении беременности можно найти в различных источниках и, порой, ее бывает даже слишком много. Чтобы помочь будущим мамам специалисты «СОГАЗ-Мед» собрали самую актуальную информацию об обследованиях в период беременности, необходимых процедурах и документах для мамы и ребенка.
Это важно
Сотрудники «СОГАЗ-Мед» напоминают, что полис обязательного медицинского страхования (ОМС) действует на всей территории Российской Федерации. Медицинская помощь в рамках базовой программы ОМС, куда входят наблюдение по беременности, родоразрешение, осмотры в послеродовый период, а также (при необходимости) госпитализация в гинекологический стационар (до 22 недель беременности) или в отделение патологии беременности родильного дома (после 22 недель), на всей территории России оказывается бесплатно. Если женщина обращается в роддом вне территории регистрации, и у нее имеются медицинские показания к госпитализации (например, угроза прерывания беременности, роды и т.п.), то отказ в оказании ей медицинской помощи неправомерен, равно как и требование оплатить какие-либо медицинские услуги.
Помимо финансирования из системы ОМС, ведение беременности и родов дополнительно поддерживается государством с помощью программы «Родовой сертификат». Родовой сертификат – это документ, на основании которого производятся расчеты с тем медицинским учреждением, которое оказывало женщине и ее ребенку соответствующие услуги в сфере здравоохранения.
С 1 июля 2021 года сертификат формируется в электронном виде при первичном посещении женской консультации. Будущей маме надо предъявить: паспорт или иной документ, удостоверяющий личность, полис ОМС, страховое свидетельство обязательного пенсионного страхования.
Обследования в период беременности
При постановке на учет до 11-12 недель у беременной собирают анамнез, проводят общее обследование органов и систем; антропометрию (измерение роста, массы тела, измерение размеров таза, окружность живота), осмотр молочных желез, выслушивание сердечных тонов плода и т. д, оформляется индивидуальная карта беременной и родильницы. Кроме того, женщина проходит осмотры и консультации узких специалистов: терапевта, стоматолога, офтальмолога и других врачей – по показаниям с учетом сопутствующей патологии.
Срок беременности определяется 3-мя триместрами.
На сроках беременности 11-14 и 19-21 недель проводится оценка антенатального развития плода (пренатальный скрининг) с целью выявления таких нарушений, как задержка роста плода, риск преждевременных родов, риск преэклампсии, хромосомные аномалии (далее - ХА) и пороки развития плода (далее – ПРП).
Пренатальный скрининг позволяет уже на ранних сроках беременности заподозрить у плода синдром Дауна, синдром Эдвардса и дефекты нервной трубки. Согласно установленного Порядка назначаются: ультразвуковое исследование плода (далее – УЗИ), забор крови для определения материнских сывороточных маркеров (связанного с беременностью плазменного протеина А (РАРР-А) и свободной бета-субъединицы хорионического гонадотропина (св.-ед. ХГЧ), одновременно с этим выполняются измерение роста, веса, артериального давления, ультразвуковое допплеровское исследование маточных артерий с определением пульсационного индекса, трансвагинальная ультразвуковая цервикометрия – для комплексного расчета индивидуального риска рождения ребенка с ХА, задержкой роста плода, а также риска преждевременных родов и преэклампсии. Эти исследования безопасны, не влияют на здоровье будущей мамы, течение беременности и развитие малыша, и их можно проводить всем беременным женщинам, особенно тем, кто находится в группе риска.
На втором этапе при сроке беременности 19-21 неделя беременные с низким риском ХА и/или ПРП, а также не прошедшие скрининговое обследование при сроке беременности 11-14 недель, направляются для прохождения УЗИ и программного перерасчета риска для исключения ультразвуковых маркеров ХА, поздно манифестирующих ПРП.
При сроке беременности 34-36 недель УЗИ проводится по месту наблюдения беременной. В это время проводится допплерометрия – исследование кровообращения в плаценте и у малыша. На 30 неделе беременности выдается листок нетрудоспособности на отпуск по беременности и родам.
При сроке беременности 36-37 недель формулируется полный клинический диагноз и определяется место планового родоразрешения. Врач-акушер-гинеколог информирует беременную о медицинской организации, в которой рекомендуется (планируется) родоразрешение, с указанием срока дородовой госпитализации (при необходимости) с отметкой в обменной карте беременной, роженицы и родильницы.
При наличии медицинских показаний беременным предлагается более ранняя дородовая госпитализация. К этому времени у мамы должна быть готова «сумка в роддом» с необходимыми документами и вещами для себя и ребенка.
Какие документы и вещи взять в роддом
Паспорт, полис ОМС на материальном носителе либо выписку о полисе ОМС, родовой сертификат, обменную карту из женской консультации, СНИЛС. Для мамы потребуются предметы личной гигиены (мыло, зубная паста и щетка и пр.), резиновые тапочки, одежда (халат, носки и пр.). Для новорожденного нужно подготовить: шапочки (по 1-2 шт., фланель и х/б), распашонки/боди (по 1-2 шт., фланель и х/б), ползунки (2-3 шт.), памперсы для новорожденных, пинетки и «царапки», пеленки обычные и одноразовые (от 3 шт.), крем под подгузник, влажные салфетки.
Перед выпиской в роддоме маме проведут УЗИ органов малого таза и проконсультируют о пользе и рекомендуемой продолжительности грудного вскармливания.
Какие документы взять из роддома
При выписке из роддома мама или ближайшие родственники должны получить следующие документы: страница из родового сертификата о состоянии здоровья мамы, обменная карта ребенка, прививочная карта (если в роддоме делали прививки против вирусного гепатита В и туберкулеза), справка для ЗАГСа о рождении ребенка.
Одной из первых забот родителей станет оформление документов для новорожденного. «СОГАЗ-Мед» напоминает: полис ОМС – это документ, который дает право ребенку бесплатно получать все основные виды медицинской помощи в медорганизациях, работающих в системе ОМС. Малыш со дня рождения и до истечения 30 дней со дня государственной регистрации рождения получает всю необходимую медицинскую помощь по полису ОМС мамы или другого законного представителя.
Чтобы включить ребенка в Единый регистр застрахованных (ЕРЗ) лиц, необходимо обратиться в страховую компанию, посетив один из ее офисов или оставив заявку на сайте www.sogaz-med.ru.
Для включения в Единый регистр и получения выписки о полисе ОМС на ребенка понадобятся следующие документы:
- свидетельство о рождении ребенка;
- СНИЛС ребенка (при наличии);
- документ, удостоверяющий личность законного представителя ребенка;
- документ, удостоверяющий статус законного представителя.
По вопросам порядка получения медицинской помощи в рамках системы ОМС застрахованные «СОГАЗ-Мед» могут обратиться к страховым представителям компании по телефону 8-800-100-07-02 (круглосуточно, звонок по Российской Федерации бесплатный), а также на официальном сайте sogaz-med.ru.
Генеральный директор АО «Страховая компания «СОГАЗ-Мед» Толстов Дмитрий Валерьевич отмечает: «Страховые медицинские организации помогают людям узнать о своих правах в системе ОМС и воспользоваться ими. Мы верим, что повышение правовой грамотности застрахованных приведет к улучшению качества медицинского обслуживания и позволит всей системе обязательного медицинского страхования выйти на более высокий уровень. Ответственное отношение к своему здоровью – личное дело каждого, а наша задача – помочь людям узнать о своих правах и получить качественную бесплатную медицинскую помощь».
«СОГАЗ-Мед» напоминает о важности актуализации данных полиса ОМС в случае изменения персональных или контактных данных (телефон, e-mail). Для этого обратитесь в офис «СОГАЗ-Мед». С полным перечнем адресов офисов и режимом работы можно ознакомиться на сайте компании.
Полис ОМС подлежит обязательному переоформлению при: изменении фамилии, имени, отчества, пола или даты рождения. Также переоформление осуществляется в случае установления неточности или ошибочности сведений, содержащихся в полисе или для иностранных граждан в случае продления срока действия полиса.
Актуализация позволит своевременно получать информацию о возможности прохождения профилактических мероприятий (в том числе диспансеризации), а также информационное сопровождение со стороны страховой медицинской организации удобным для вас способом связи.
Полезная информация
В помощь тем, кто планирует стать родителями, компания «СОГАЗ-Мед» создала проект «PRO.Рождение». Он рассказывает о возможностях, предоставляемых по полису ОМС будущим мамам и папам. Информация удобно сгруппирована по разделам: планирование беременности, беременность и ЭКО. «PRO.Рождение содержит полезные сведения о том, как проверить репродуктивное здоровье в рамках диспансеризации, что входит в план обследований до и после родов, как получить направление на ЭКО, а также ответы на множество вопросов, которыми задаются будущие родители.
Справка о компании:
Страховая компания «СОГАЗ-Мед» — лидер системы ОМС. Каждый 3-й житель РФ является нашим застрахованным. Подразделения компании успешно работают в 56 российских регионах и в городе Байконуре. Высококвалифицированные специалисты «СОГАЗ-Мед» контролируют качество медицинского обслуживания и защищают права застрахованных в системе ОМС.
Психопрофилактическая подготовка к родам (занятия в "Школе беременных")
Одним из важных элементов ведения беременных является психопрофилактическая подготовка к родам, включающая комплекс психопрофилактических, психотерапевтических мероприятий.
Основными задачами психопрофилактической подготовки беременных к родам являются:
- Выработка у женщин сознательного отношения к беременности и восприятия родов как физиологического процесса;
- Создание благоприятного эмоционального фона и уверенности в нормальном течении беременности и родов;
- Формирование у беременных умения мобилизовать свою волю для преодоления страха перед родами.
- Актуальные вопросы по грудному вскармливанию.
Психопрофилактическая подготовка к родам проводится в виде занятий с беременными в женской консультации с началом дородового отпуска. Занятия могут быть групповыми, проводимыми 1 раз в неделю, и индивидуальными, которые медицинский психолог проводит при каждом посещении беременной.
Индивидуальные занятия в этом случае начинаются с момента постановки женщины на учет по беременности и продолжаются в течение всего периода наблюдения женщины
 Групповые занятия в "Школе беременных" обычно начинают с 30-32 недель беременности и проводят их еженедельно, всего 5 занятий.
Групповые занятия в "Школе беременных" обычно начинают с 30-32 недель беременности и проводят их еженедельно, всего 5 занятий.
Занятие 1. На первом занятии обычно рассматривают анатомо- физиологические изменения в организме женщины во время беременности, представляют краткие сведения о строении и функционировании половой системы, внутриутробном развитии плода. Рассматривают факторы риска беременности и разъясняют о влиянии алкоголя, курения, приема наркотических и токсических веществ на плод. Заостряют внимание на важность раннего обращения беременной в женскую консультацию, регулярность посещения врача акушера-гинеколога и необходимости выполнения обязательного медицинского обследования во время беременности. Знакомят с современными инструментальными методами слежения за состоянием здоровья матери и плода иобучают беременных некоторым тестам для оценки развития беременности и состояния плода.
Занятие 2. На втором занятии беременным разъясняют их законодательные права, дают рекомендации по режиму труда, питанию, личной гигиене и использованию природных факторов для закаливания и оздоровления организма женщины.
Обращают внимание на аутогенную тренировку, позволяющую беременным научиться осознанно управлять некоторыми функциями организма, путем волевого воздействия на них. Обучают аутотренингу для мобилизации энергии женщины и ослабления болевых ощущений, правильному дыханию в время родов и умению расслабляться. Для закрепления полученных навыков беременным рекомендуют ежедневно повторять занятия дома, продолжительностью по 7-10 минут.
Для снятия психо-эмоционального напряжения беременных обучают самомассажу определенных точек на теле человека. Кроме того, применение элементов пальцевого самомассажа в родах способствует уменьшению родовой боли, нормализации схваток и мобилизации волевых усилий.
Занятие 3. Подготовка к "родам без страха". На занятии рассказывают о сроках наступления родов и их предвестниках. Разъясняют о подготовке, которую должна провести женщина дома, перед поступлением в роддом.
Описывают периоды родов и их продолжительность, обращая особое внимание на характер течения I периода родов, во время которого происходят схватки, приводящие к постепенному раскрытию шейки матки. Излагают механизм схваток, длительность, чередование и интервал между ними.
Объясняют, что болезненность схваток каждой женщиной воспринимается индивидуально, в зависимости от порога болевой чувствительности. В некоторых случаях схватки ощущаются, как небольшие напряжения матки, в других случаях - как более сильные болевые ощущения.
При этом пациенток обучают ряду приемов для уменьшения болезненности схваток и информируют о том, как правильно распределять свои силы в родах используя периоды "быстрого отдыха" и физического напряжения в зависимости от периода родов. Особое внимание при этом обращают на поведение женщины во время родов, акцентируют внимание на необходимости спокойного поведения и выполнения указаний акушерки, принимающей роды, что будет способствовать бережному рождению ребенка.
Рассказывают о первых часах после родов и о значении раннего прикладывания ребенка к груди. Повторяют комплекс лечебной гимнастики в послеродовом периоде и обращают внимание на возможности контрацепции в послеродовом периоде.
Занятие 4. Ребенок родился и у молодой мамочки сразу же возникает множество вопросов: доношен ли ее ребенок, можетли он получать грудное вскармливание и как правильно прикладывать ребенка к груди, какие правила личной гигиены необходимо соблюдать при общении с новорожденным? Все эти вопросы рассматриваются, а также даются советы по подготовке комплекта белья для новорожденного при выписке из родильного дома.
Занятие 5. Уход за новорожденным в семье. На этом занятии рассказывают о подготовке и гигиене "уголка" ребенка в семье, предметах ухода и правилах ухода за ребенком. Разъясняют роль грудного вскармливания в формировании здоровья ребенка. Обращают внимание на роль вредных факторов на здоровье ребенка и недопустимость вредных привычек родителей (курение, алкоголь, приемтоксическихи наркотических веществ) в семье. Дают советы и обучают выполнению рекомендаций и назначений врача малышу. Частично с данными рекомендациями, изложенными в виде мини-справочника.
Обычно роды сопровождаются болезненными ощущениями во время схваток (примерно 60 секунд) с последующим расслаблением. Необходимо правильно дышать и быть спокойной для минимизации болезненных ощущений.
Существуют различные методы обезболивания родов. Первоначально рекомендуется применить немедикаментозные методы, которые оказываются эффективными в большинстве случаев. При неэффективности немедикаментозных методов при Вашем желании, отсутствии противопоказаний и возможности медицинской организации может быть проведена эпидуральная анальгезия. Следует знать, что эпидуральная анальгезия ассоциирована с повышенным риском удлинения продолжительности родов.
Методы немедикаментозного обезболивания родов:
Фитбол. Способствует расслаблению тазового дна, а также обеспечивает свободу движения. При использовании в положении сидя мяч оказывает безболезненное давление на промежность, что может уменьшить ощущение боли;
Массаж. Может уменьшить дискомфорт во время родов, облегчить боль и повысить удовлетворенность женщины родами. Он является простым, недорогим и безопасным вариантом для облегчения боли;
Акупрессура. Ограниченные данные свидетельствуют о пользе акупрессуры. Нет никаких известных рисков использования акупунктуры, если она проводится обученным персоналом, использующим одноразовые иглы;
Аппликация теплых пакетов. Тепло обычно прикладывается к спине женщины, нижней части живота, паху, промежности. Возможными источниками тепла могут быть: бутылки с теплой водой, носок с нагретым рисом, теплый компресс (полотенце, смоченные в теплой воде и отжатое), электрогрелка или теплое одеяло. Следует соблюдать осторожность, чтобы избежать ожогов. Необходимо поместить один или два слоя ткани между кожей женщины и горячей упаковкой. В дополнение к тому, что тепло используется для облегчения боли, оно также применяется для облегчения озноба или дрожи, уменьшения жесткости суставов, уменьшения мышечного спазма и увеличения растяжимости соединительной ткани;
Холод. Холодные пакеты могут быть приложены к нижней части спины, когда женщина испытывает боль в спине. Возможные источники холода: мешок или хирургическая перчатка, заполненные льдом, замороженный пакет геля, пластиковая бутылка, наполненная льдом, банки с газированной водой, охлажденные во льду. Необходимо поместить один или два слоя ткани между кожей женщины и холодной упаковкой. Холодные компрессы на промежность могут использоваться периодически в течение нескольких дней после родов;
Техники релаксации, включая постепенное мышечное расслабление и дыхательные методики. Использование техник йоги, дыхания и положения во время родов может уменьшить боль, повысить удовлетворенность родами;
Душ или погружение в воду в первом периоде родов. Чтобы избежать повышения температуры тела женщины и потенциального увеличения риска для плода, температура воды должна быть как температура тела человека или немного выше (не больше 37 °C). Длительное погружение (более двух часов) продлевает роды и замедляет сокращения матки, подавляя выработку окситоцина. Медицинские противопоказания для погружения в воду: лихорадка, подозрение на инфекцию, патологический характер частоты сердечных сокращений плода, кровянистые выделения из половых путей и любые состояния, требующие постоянного мониторинга состояния плода. Доказательства пользы от погружения в воду во втором периоде родов ограничены. При этом нет никаких свидетельств увеличения побочных эффектов для новорожденного или женщины от родов в воду. Преимущества и риски родов в воду не были изучены в достаточной степени;
Аудиоаналгезия (музыка, белый шум или окружающие звуки). Способствует увеличению удовлетворенностью родами и снижению риска послеродовой депрессии;
Ароматерапия. Эфирные масла являются сильнодействующими веществами и могут быть потенциально вредными при неправильном использовании. Беременным женщинам следует избегать смешивания собственных эфирных масел. Процесс использования аромотерапии должен контролироваться специально обученным персоналом. Персонал больницы должен быть информирован об использовании аромотерапии для защиты от аллергической реакции у людей, чувствительных к эфирным маслам;
Гипноз. Может уменьшить использование фармакологических методов обезболивания во время родов. Не было выявлено влияния на удовлетворение от снижения боли. Гипноз - это сфокусированная форма концентрации. Самогипноз - одна из форм гипноза, в которой сертифицированный специалист учит человека вызывать состояние измененного сознания. Основная цель при использовании самогипноза в родах - помочь женщине сохранить контроль, управляя тревогой и дискомфортом, вызывая целенаправленное состояние расслабления [145]. Следует отметить, что гипноз противопоказан людям с серьезными психологическими нарушениями или психозом в анамнезе. Других очевидных рисков или недостатков для использования гипноза в родах нет;
Внутрикожные или подкожные инъекции стерильной воды для инъекций при болях в пояснице или любой другой родовой боли. Водные инъекции обычно состоят из четырех внутрикожных или подкожных инъекций в поясничной области от 0,1 до 0,5 мл стерильной воды. В течение 30 - 60 секунд будет жжение от инъекций, через 2 минуты наступает облегчение боли, которое длится 1 - 2 часа. Не было зарегистрировано никаких побочных эффектов, кроме временной боли при инъекции.
Медикаментозное обезболивание родов:
Эпидуральная аналгезия
Показания к эпидуральной анальгезии в родах:
артериальная гипертензия;
роды у женщин с некоторыми видами заболеваний (например, гипертоническая болезнь, пороки сердца (не все), заболевания органов дыхания - бронхиальная астма, почек - гломерулонефрит, высокая степень миопии, повышение внутричерепного давления и др.);
роды у женщин с антенатальной гибелью плода (в данном случае главным аспектом является психологическое состояние женщины);
роды у женщин с текущим или перенесенным венозным или артериальным тромбозом;
юные роженицы (моложе 18 лет);
непереносимые болезненные ощущения роженицы во время схваток;
аномалии родовой деятельности (врач-акушер-гинеколог должен учитывать влияние эпидуральной анальгезии на течение второго периода родов);
преждевременные роды.
Также существуют противопоказания к эпидуральной анальгезии в родах.
Решение о возможности обезболивания родов методом эпидуральной анальгезии, а в дальнейшем и тактика ее проведения на всех этапах родов, определяется только совместно врачом-акушером-гинекологом и врачом-анестезиологом-реаниматологом с учетом всех факторов риска, особенностей течения родов и состояния плода. Проводит эпидуральную анальгезию врач-анестезиолог-реаниматолог.
Паравертебральная поясничная симпатическая блокада
Паравертебральная поясничная симпатическая блокада рекомендована в случаях, когда эпидуральная анальгезия противопоказана. Паравертебральная анальгезия имеет преимущества: ускоряет созревание шейки матки, уменьшает продолжительность родов, технически просто выполнима, не вызывает гипотонию.
Системное медикаментозное обезболивание
Системные опиоиды обеспечивают небольшое или умеренное облегчение боли при родах. Обезболивание бывает неполным, временным, сопровождается седативным действием и более эффективно в начале активных родов. Опиоиды могут быть неэффективными после открытия шейки матки более 7 см. Несмотря на их ограничения, временное ослабление боли в родах после приема опиоидов может быть полезной и удовлетворительной стратегией лечения боли для многих рожениц.
Ингаляционная анальгезия
Ингаляционная анальгезия - это назначение субанестетических доз ингаляционных анестетиков для болеутоления в родах. Несмотря на то, что ингаляционные методы обеспечивают некоторый уровень анальгезии, его недостаточно для адекватного обезболивания родов у большинства женщин. Эти методы могут использоваться как дополнение к методам, указанным выше, либо при противопоказаниях к ним.
Не так и давно, всего каких-то лет 10-15 назад, многие даже и не слышали о партнерских родах. В настоящие же время роды с помощником (будь то супруг, мама или сестра) доступны всем будущим мамочкам.
Что же такое партнерские роды?
Партнерские роды или семейно-ориентированные роды — т. е. такие роды, на которых присутствует кто-то близкий. Основная задача помощника - это моральная и физическая поддержка, создание комфортного психологического состояния роженицы. Женщины высоко ценят постоянное присутствие человека, оказывающего поддержку при рождении ребенка. Исключением является случай оперативного родоразрешения, так как операция должна проводиться в стерильных условиях.
С согласия роженицы партнером по родам может быть отец ребенка, мама или сестра (согласно ч.2 ст. 51 Федерального закона от 21 ноября 2011 г. №323-Ф3 "Об основах охраны здоровья граждан в Росийской Федерации"). Партнер может принимать участие в родах как от начала до конца, так и на каком-либо определенном этапе процесса. Больше всего помощь требуется женщине, безусловно, в период схваток - при первых родах они длятся в среднем 8-12 часов. Задачей партнера в этом периоде является, с одной стороны, максимально помочь роженице унять тревогу, что крайне важно для физиологического протекания процесса. Согласно результатам многочисленных исследований присутствие близкого человека во время родов повышает вероятность благополучного сценария, снижает вероятность нарушений родовой деятельности, оперативных вмешательств.
Грудное вскармливание
Рекомендовано осуществлять ранее прикладывание к груди всех новорожденных, которые могут самостоятельно получать грудное молоко, если их состояние стабильно, а мать и ребенок готовы к кормлению
Идеальное питание. Грудное молоко - это самый ценный подарок для вашего малыша!
Связь. Ваш малыш чувствует ваш запах и знает вкус вашего молока.
Достаточно ли молока? Если малыш доволен, активен, хорошо набирает вес и мочит подгузник не менее 6 раз в день - все отлично!
Восстановление. Грудное вскармливание помогает маме быстрее восстановиться после родов.
Мир вкусов. Малыш знакомится с разными вкусами уже с самого рождения.
Здоровье. Дети, которые находятся на грудном вскармливании, реже болеют и имеют меньший риск развития астмы, диабета и ожирения.
Фотографии счастливых мам и пап
Поскольку беременность длиться 9 месяцев праздник отмечается 2 раза в год 7 апреля и 7 октября чтобы все женщины во время беременности могли отпраздновать такой важный для них день. Кроме того, 2025 год объявлен годом Защитника Отечества и поддержки семей участников СВО поэтому очень приятно было видеть на празднике жен участников СВО.
В рамках Дня беременных будущие мамочки получили консультации квалифицированных врачей Староюрьвской ЦРБ. Участницы обменялись опытом получили практические советы по уходу за новорождёнными и наладили полезные контакты в дружелюбной атмосфере.
Перед будущими мамочками выступили врач акушер-гинеколог Нечаев ИБ врач педиатр Третьякова А.А., специалист по соц. работе администрации с Староюрьева Егорова О. В.
О чем говорили на мероприятии
- чем опасно высокое давление во время беременности
- как избежать осложнений
— почему важно соблюдать рекомендации врача
— обсудили вопросы по грудному вскармливанию и по уходу за новорожденным.
— предродовые состояния начало родов
— дыхательная гимнастика при беременности
— твой первый врач при постановке на учет по беременности
— учувствовали в акции «Два сердца» Прослушивание сердцебиения плода
— меры поддержки беременных со стороны власти и общества
По окончании лекций врач акушер-гинеколог призвал всех присутствующих будущих мамочек после родов пройти диспансеризацию по оценке репродуктивного здоровья напомнил из каких этапов она состоит какое обследование включает где проводиться и как записаться.
Приложение №2
Комплекс дыхательной гимнастики для беременных в 1, 2, 3-м
триместрах
- Встаньте прямо, поставьте ноги врозь, поднимите руки вверх. Сделайте глубокий вдох, одновременно поднимаясь на носочках вверх. На выдохе опустите руки и встаньте на пятки. Это упражнение повторите 5-7 раз.
- Встаньте прямо,- ноги врозь. Положите одну руку на живот, а пальцами второй зажмите одну ноздрю. Делайте вдох через одну свободную половину носа, а выдыхайте через рот. Вдох старайтесь делать как можно глубже, упражнение выполняйте медленно. Повторите 5-6 раз.
- Встаньте прямо, ноги врозь, плечи расправьте. Положите ладони на плечи по обе стороны шеи. На вдохе слегка поднимите подбородок вверх и закройте глаза. На выдохе опустите подбородок вниз и откройте глаза. Повторяйте это упражнение 5-6 раз.
- Встаньте прямо, ноги врозь. Вытяните руки в стороны, ладони поднимите вверх так, чтобы они находились под прямым углом к предплечьям. Сделайте полный выдох через рот. На вдохе (через нос) вытяните руки вперед. Повторяйте 5—7 раз, между упражнениями делайте небольшие паузы.
- Встаньте прямо, ноги поставьте врозь, руки на пояс. Сделайте глубокий вдох и, не выпуская воздуха, выполните круговое движение туловищем. Старайтесь, чтобы таз и ноги были в неподвижном состоянии. Выполнив одно движение, медленно выдохните воздух. Делая перерывы, повторите это упражнение 3-4 раза.

Круглосуточная кризисная линия по вопросам незапланированной беременности была создана на территории Российской Федерации в 2018 году Общероссийским общественным движением «За жизнь!». Работа линии направлена на то, чтобы беременная женщина в кризисной ситуации получила всестороннюю поддержку и приняла самое важное решение — сохранить жизнь своему ребенку.
«СОГАЗ-Мед» о процедуре ЭКО по ОМС
Экстракорпоральное оплодотворение (ЭКО) – один из высокоэффективных методов преодоления проблемы бесплодия с применением вспомогательных репродуктивных технологий (ВРТ) как у супружеских пар, так и у одиноких женщин. Многие думают, что данную процедуру можно провести только платно, однако ВРТ оплачиваются за счет средств обязательного медицинского страхования (ОМС).
ЭКО в системе ОМС стало доступным в нашей стране с 2013 года. Количество циклов увеличивается с каждым годом. С 2017 года такие мероприятия финансируются за счет средств базовой программы обязательного медицинского страхования и бесплатны для тех, кто планирует стать родителями. С 2022 года с использованием вспомогательных репродуктивных технологий родились более 31 тысячи детей. Из них более 19 тысяч — в рамках бесплатной базовой помощи по ОМС, сообщила вице-премьер Татьяна Голикова. За 11 месяцев 2023 года в России провели более 86 тысяч полных циклов ЭКО. Такие данные озвучил министр здравоохранения Михаил Мурашко на XVIII Международном конгрессе по репродуктивной медицине в январе. В 2024 году процедура ЭКО стала еще более доступной для граждан по ОМС.
Как проходит процедура ЭКО и кому она показана?
Использование метода ЭКО показано при наличии одной или одновременно нескольких причин установленного женского или мужского бесплодия, а также при одновременном сочетании женского и мужского бесплодия у пары. Рекомендуемая длительность обследования для установления причин бесплодия составляет 3-6 месяцев после безуспешной попытки зачать ребенка в течение года при исключении у пары заведомо факта/причин непреодолимого бесплодия. В случае, если после установления причины бесплодия проведенное лечение, включая использование лапароскопической и гистероскопической методов диагностики и лечения, стимуляцию овуляции и терапию мужского фактора бесплодия, коррекцию других выявленных нарушений в состоянии здоровья пары или одинокой женщины признано неэффективным (отсутствие беременности в течение 9-12 месяцев), пациенты направляются на лечение с использованием ВРТ. Женщины старше 35 лет по решению консилиума врачей могут быть направлены на лечение с использованием ВРТ до истечения срока, указанного выше.
Все этапы ЭКО включены в тарифы по ОМС и бесплатны для женщин, за исключением использования донорского материала и суррогатного материнства.
Порядок проведения процедуры экстракорпорального оплодотворения:
- стимуляция суперовуляции (включая применение лекарственных средств, ультразвуковой контроль роста фолликулов и состояния эндометрия, также возможно с дополнительным проведением гормонального контроля в индивидуальном порядке при необходимости);
- получение яйцеклеток путем пункции яичников (включая использование анестезиологического пособия);
- оплодотворение яйцеклеток «в пробирке», включая и методику использования ИКСИ (по показаниям) и культивирование эмбрионов;
- перенос эмбрионов в полость матки (в том числе и криоконсервированных раннее).
«СОГАЗ-Мед» обращает внимание, что с 2018 года криоконсервация эмбрионов (при возникновении необходимости в ней), а также перенос криоконсервированных эмбрионов в полость матки введены в стандарт и проводятся за счёт средств ОМС. Хранение же и транспортировка криоконсервированных эмбрионов производятся за счёт личных или иных средств, предусмотренных законодательством РФ, но не за счёт ОМС. В России часто переносят сразу два эмбриона, чтобы увеличить шанс наступления беременности, при этом супружеская пара/одинокая женщина должны быть предупреждены о возникающих дополнительных рисках в случае развития многоплодной беременности.
Как получить направление для проведения ЭКО по ОМС?
- Для проведения ЭКО необходимо иметь действующий полис ОМС и регистрацию по месту пребывания (жительства).
- Для получения специализированной медицинской помощи прикрепиться к женской консультации или при наличии в регионе проживания к Центру планирования семьи и репродукции (ЦПСиР).
- Пройти требуемый объем обследований по назначению лечащего врача.* После установления показания к проведению ВРТ врачом женской консультации или ЦПСиР оформляется выписка из амбулаторной карты (с результатами проведенного обследования) и направление в Комиссию по отбору пациентов для проведения процедуры ЭКО, созданную Министерством здравоохранения субъекта РФ. Указанные документы рассматриваются Комиссией и при отсутствии ограничений или противопоказаний к проведению ЭКО пациентке выдается направление на проведение ЭКО или процедуры криопереноса в конкретную медицинскую организацию, применяющую ВРТ. При направлении пациента для проведения процедуры ЭКО в рамках базовой программы ОМС Комиссией предоставляется перечень медицинских организаций, участвующих в реализации Территориальных программ ОМС и выполняющих процедуру ЭКО.
Статистика «СОГАЗ-Мед»
В 2023 году, согласно статистике «СОГАЗ-Мед», застрахованным в этой компании было проведено 24.5 тысяч ЭКО, годом ранее – 22.4 тысяч.
Генеральный директор АО «Страховая компания «СОГАЗ-Мед» Дмитрий Валерьевич Толстов отмечает: «Важно, что система ОМС в России включает возможность осуществления такой процедуры, как ЭКО. Дети – наше будущее. И мы со стороны страховой медицинской организации готовы оказывать всевозможную поддержку застрахованным, желающим провести процедуру ЭКО».
*Согласно Приказа МЗ РФ от 30.10.2012 г. N 556н; Приказа МЗ РФ от 31.07.2020 г. N 803н